変形性膝関節症の症状とは?原因、治し方、してはいけないこと
膝の痛みや違和感をきっかけに「変形性膝関節症」という言葉を耳にしたことがある方は多いかもしれません。
歩き始めに膝が痛む、階段の昇り降りがつらい、正座ができなくなったといった症状は、年齢とともに増えてくる訴えの一つです。一方で、痛みがあっても「年のせいだから仕方ない」「様子を見ていればよい」と考え、どう対処すればよいのか分からず悩んでいる方も少なくありません。
この記事では、変形性膝関節症とはどのような病気なのか、どのような症状が出るのか、原因や治療の考え方、日常生活で注意すべき点までを医学的な視点で整理します。
志木新成メディカルクリニックは、朝霞市にあり、東武東上線「志木駅」から徒歩4分、駐車場も完備。
朝霞市・新座市・志木市などの近隣からだけでなく、電車でも車でも通いやすいクリニックです。
変形性膝関節症とはどのような病気か
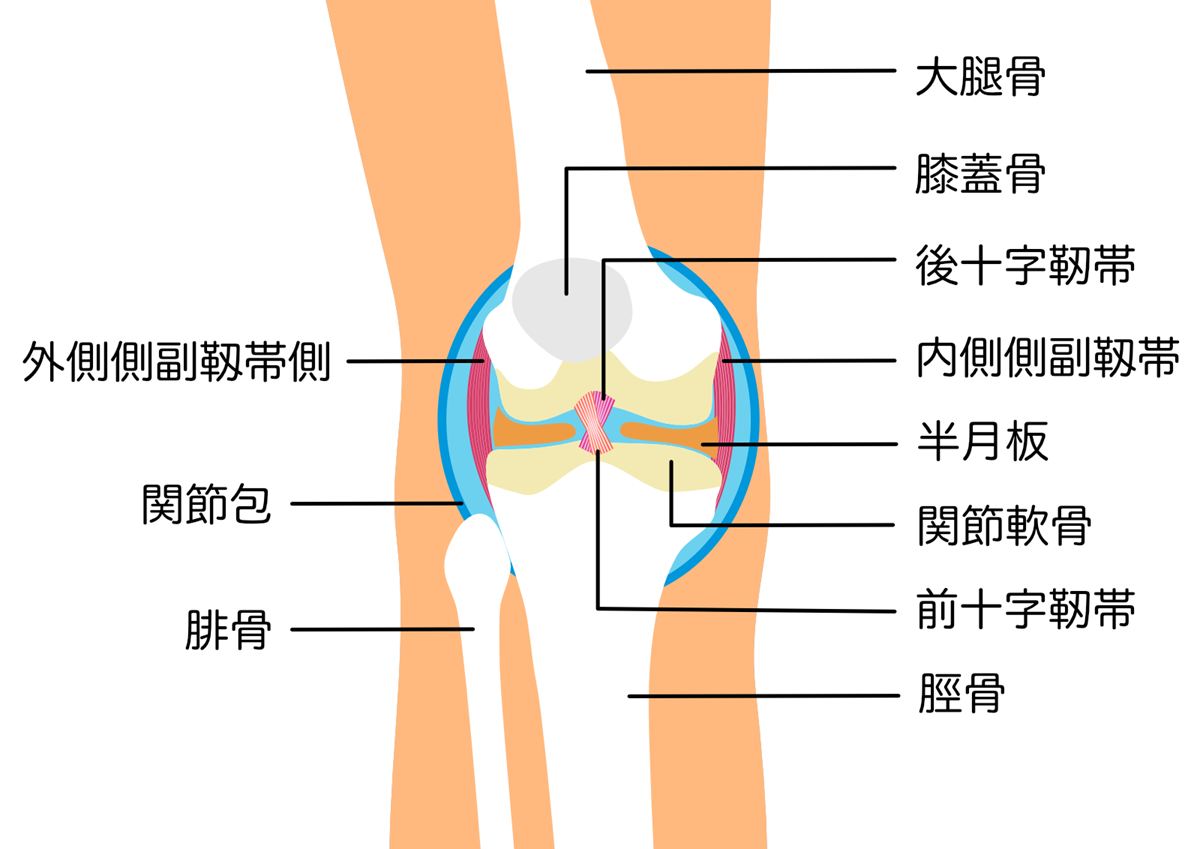
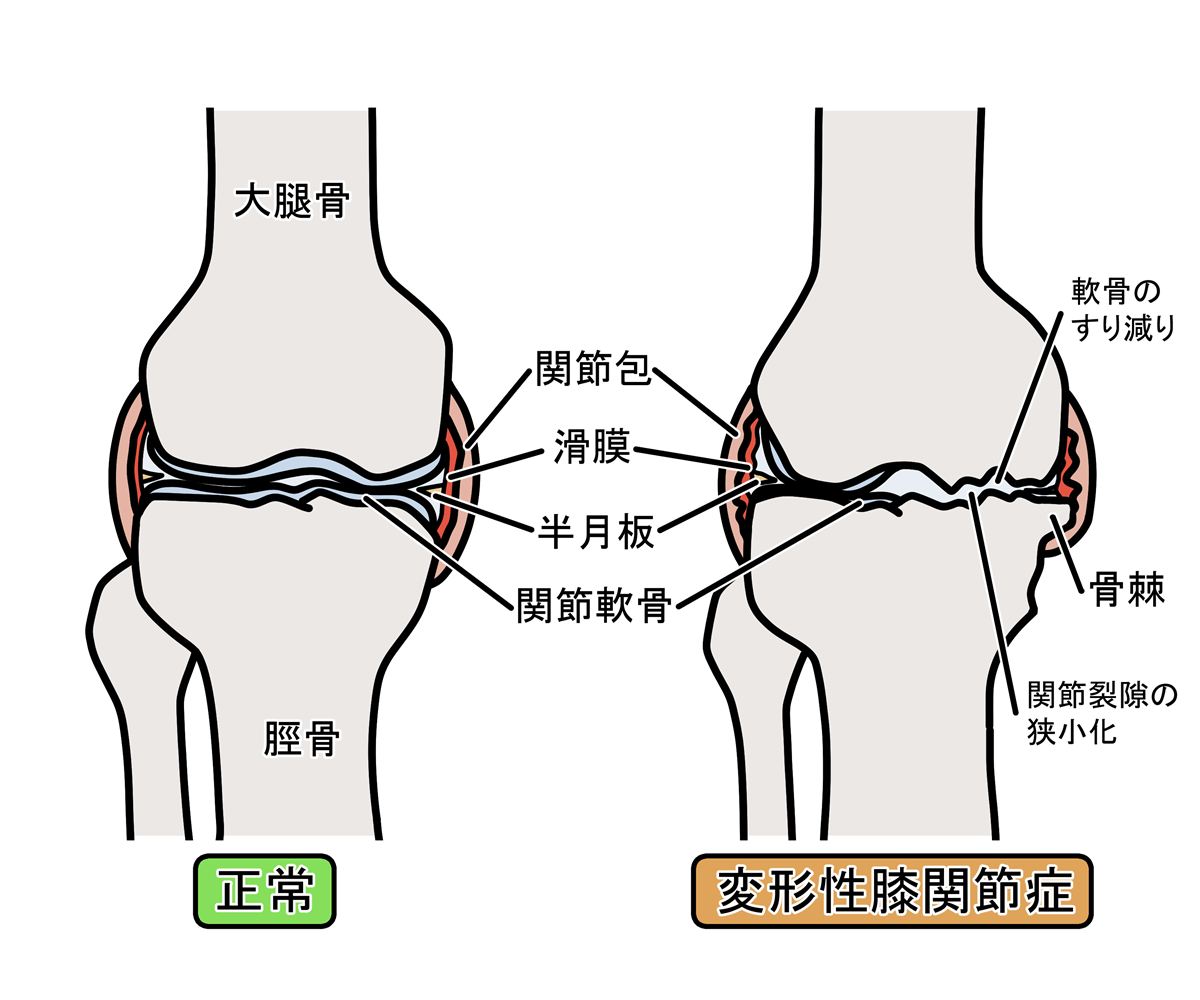
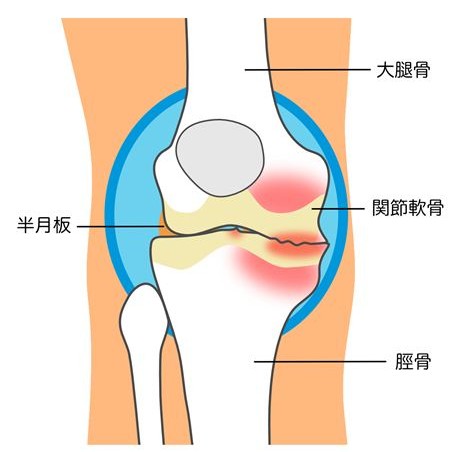
変形性膝関節症は、膝関節を構成する軟骨がすり減り、関節の構造が徐々に変化していくことで、痛みや動かしにくさが生じる状態を指します。膝関節は太ももの骨である「大腿骨(だいたいこつ)」と、すねの骨である「脛骨(けいこつ)」、そして膝のお皿である「膝蓋骨(しつがいこつ)」から構成され、これらの骨の表面は「関節軟骨」で覆われています。
関節軟骨は、体重や衝撃を分散させ、骨同士が直接こすれ合うのを防ぐ役割を担っています。また、関節の動きを滑らかにすることで、歩行や階段昇降、立ち座りといった日常動作を支えています。しかし、関節軟骨には血管がなく、一度傷んでしまうと自然に修復されにくいという特徴があります。そのため、長年の使用による負荷の蓄積や、加齢による変性が進むことで、軟骨は徐々に薄くなり、すり減っていきます。
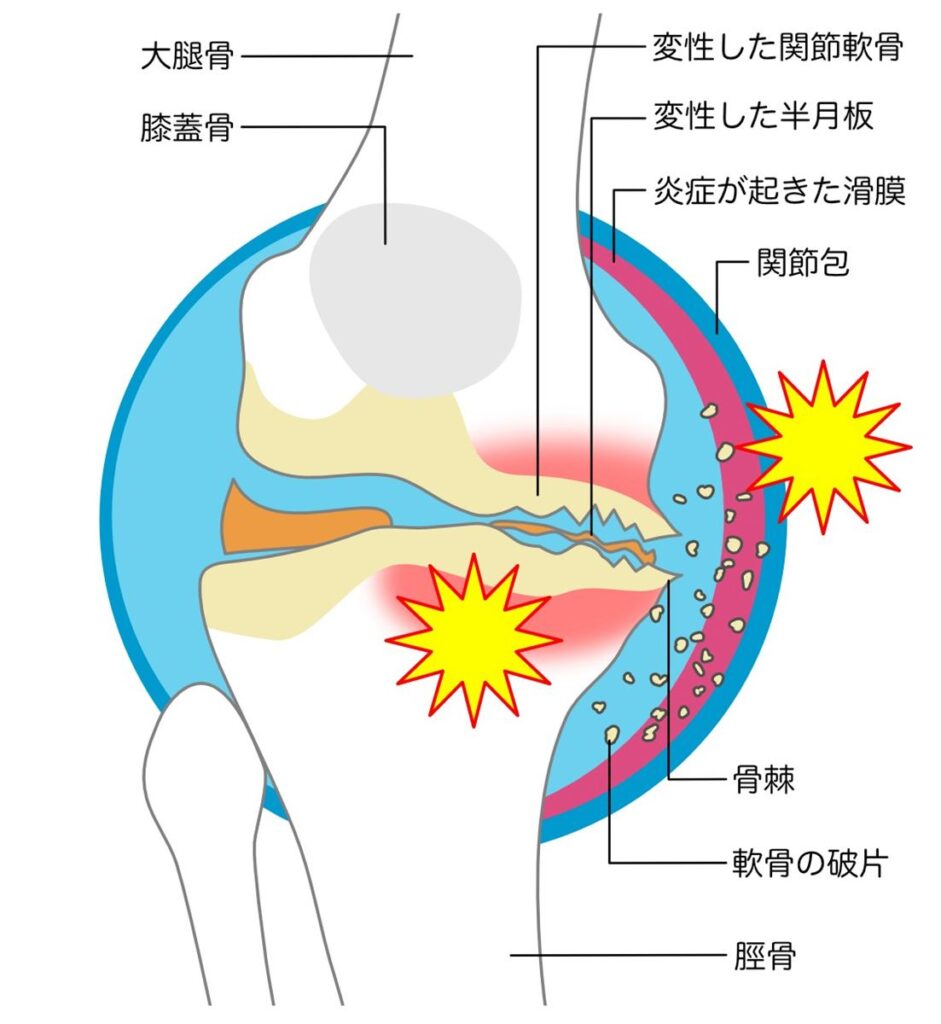
軟骨が減少すると、関節内のクッション機能が低下し、骨に直接かかる負担が増します。
その結果、関節内で炎症が起こりやすくなり、痛みや腫れ、関節水腫といった症状が現れることがあります。さらに、骨の縁には骨棘と呼ばれる突起が形成され、関節の形そのものが変化していきます。
これらの変化が進行すると、膝の動きが制限されたり、変形が外見上分かるようになったりすることもあります。
変形性膝関節症は、単に軟骨がすり減るだけの病気ではなく、関節全体の構造や機能が少しずつ変化していく過程を含んだ病態です。初期には違和感や動き始めの痛み程度で済むことも多い一方、進行すると日常生活に支障をきたすような症状が出ることもあります。ただし、進行の速さや症状の強さには個人差があり、同じ程度の変形があっても、痛みの感じ方や生活への影響は人によって大きく異なります。
そのため、変形性膝関節症は「年齢のせいだから仕方がない」と一律に考えるのではなく、膝関節の中で何が起きているのかを理解し、その時点の状態に応じた対応を考えていくことが重要になります。
変形性膝関節症の主な症状
変形性膝関節症の症状は、初期・中期・進行期で変化していくことが特徴です。初期には、立ち上がりや歩き始めなど、動作を開始したときに膝の違和感や軽い痛みを感じることが多く、しばらく動いていると痛みが和らぐこともあります。
進行すると、歩行中や階段の昇り降り、長時間の立位で痛みを感じるようになり、膝の腫れや動かしにくさを伴うことがあります。さらに進んだ状態では、安静時にも痛みが出たり、膝が完全に伸びにくくなったりすることがあります。関節内に水がたまる、いわゆる関節水腫が見られることもあります。
これらの症状は、必ずしも一律に進行するわけではなく、痛みが落ち着く時期と悪化する時期を繰り返しながら経過することもあります。
変形性膝関節症の原因と発症に関わる要因
変形性膝関節症は一つの原因だけで起こる病気ではありません。加齢による軟骨の変化は大きな要因ですが、それに加えて体重の増加、膝への負担が大きい生活習慣、筋力低下、過去のけがなどが関与します。
特に体重増加は膝関節への負担を大きくし、軟骨の摩耗を進める要因になります。また、太ももの筋肉、とくに大腿四頭筋の筋力が低下すると、関節への衝撃を十分に吸収できなくなり、症状が出やすくなります。
女性では、閉経に伴うホルモンバランス(エストロゲンの減少)の変化や、骨密度の低下が影響すると考えられており、発症頻度が高い傾向があります。過去に半月板損傷や靱帯損傷を経験している場合も、関節のバランスが変化し、変形性膝関節症につながることがあります。
変形性膝関節症の進行と膝の中で起きている変化
変形性膝関節症では、軟骨のすり減りだけでなく、関節全体にさまざまな変化が起こります。軟骨が薄くなることで骨同士の距離が狭くなり、骨の表面に負担が集中します。その結果、骨の縁に骨棘と呼ばれる突起が形成されることがあります。
また、関節内の滑膜に炎症が起こり、痛みや腫れを引き起こすこともあります。こうした変化が積み重なることで、関節の動きが制限され、日常生活に支障が出るようになります。
変形性膝関節症の進行度と考え方 Kellgren-Lawrence分類(KL分類)
変形性膝関節症は、症状や画像所見の進行度によって病態が大きく異なります。そのため、治療方針を考えるうえでは「どの程度進行しているのか」を把握することが重要です。整形外科では、主に画像検査、特にレントゲン所見をもとに進行度を評価する方法が用いられています。
Kellgren–Lawrence分類(KL分類)
代表的な評価指標として広く使われているのが Kellgren-Lawrence分類(KL分類) です。
この分類は、レントゲン画像上の変化をもとに、変形性膝関節症の進行度を0から4までの5段階で評価するものです。
| グレード | レントゲン所見の正式な評価基準 | 臨床的な位置づけ |
|---|---|---|
| Grade 0 | 変形性関節症を示唆するX線所見なし | 正常。症状があっても画像上は変形なし |
| Grade 1 | ごく軽度の骨棘形成が疑われる(doubtful osteophytes)、関節裂隙狭小化は明確でない | 初期変化の疑い。症状は軽度なことが多い |
| Grade 2 | 明らかな骨棘形成(definite osteophytes)を認める。関節裂隙狭小化は軽度または不明瞭 | 軽度変形性膝関節症と診断されることが多い |
| Grade 3 | 中等度の関節裂隙狭小化(definite joint space narrowing)、複数の骨棘、骨硬化像(subchondral sclerosis)を伴うことがある | 中等度。症状が日常生活に影響しやすい |
| Grade 4 | 著明な関節裂隙狭小化、広範な骨棘形成、強い骨硬化像、明らかな骨変形 | 重度。保存療法で改善しにくい段階 |
KL分類のグレード0
KL分類のグレード0は、明らかな変形性変化が認められない状態です。症状があっても画像上は正常と判断されることがあり、初期の違和感や軽い痛みの段階ではこのグレードに該当することもあります。
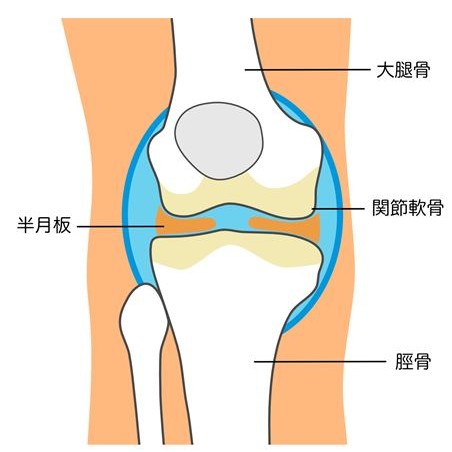
KL分類のグレード1
グレード1では、関節の縁にごく軽度の骨棘形成が疑われる状態ですが、関節裂隙の狭小化ははっきりしないことが多く、臨床的には「初期変化」と捉えられます。動き始めの痛みや違和感が中心で、日常生活に大きな支障は出にくい段階です。
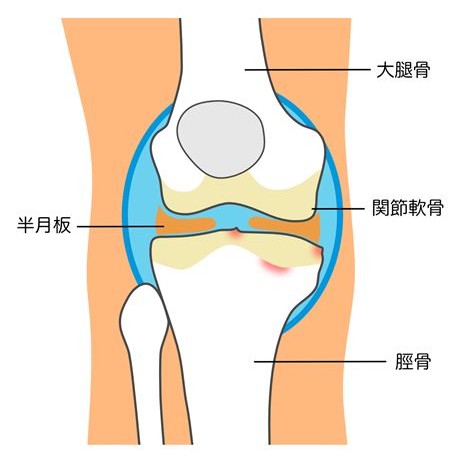
KL分類のグレード2
グレード2になると、明らかな骨棘形成が確認され、関節裂隙の軽度狭小化が見られます。痛みがはっきりしてくることが多く、歩行や階段動作での不快感が増す時期にあたります。この段階で受診される方も多く、保存的治療の中心となる時期です。
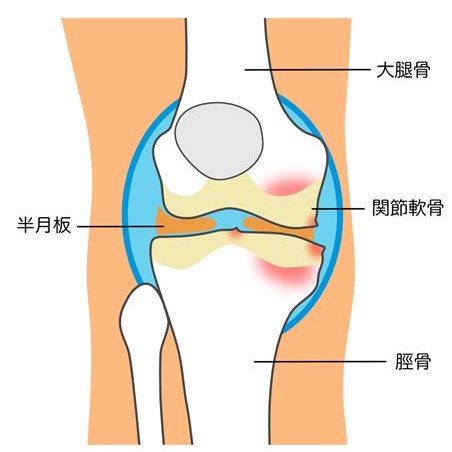
KL分類のグレード3
グレード3では、関節裂隙の狭小化が進行し、骨棘も増大します。膝の変形が外見上分かることもあり、痛みや可動域制限が日常生活に影響を及ぼしやすくなります。炎症による腫れや関節水腫を繰り返すこともあります。
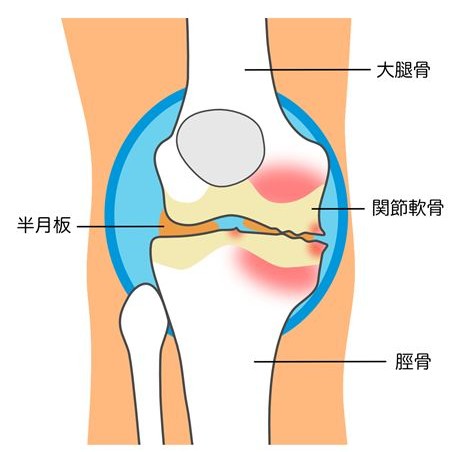
KL分類のグレード4
グレード4は、関節裂隙が著明に狭小化、あるいは消失し、骨同士が接近または接触している状態です。骨の変形が強く、安静時痛や夜間痛が出ることもあり、保存的治療だけでは十分な改善が得られにくくなります。
ただし、重要な点として、画像上の進行度と症状の強さは必ずしも一致するわけではありません。レントゲン写真で高度な変形があっても痛みが軽い方もいれば、比較的軽度の所見でも強い痛みを訴える方もいます。そのため、進行度はあくまで目安であり、症状や生活状況と合わせて総合的に判断します。
変形性膝関節症の検査と診断の考え方
変形性膝関節症の診断は、症状の経過や身体所見、画像検査を総合して行われます。
レントゲン検査では、関節の隙間の狭さや骨の変形を確認します。ただし、レントゲンの変化と痛みの強さは必ずしも一致しないため、症状の訴えも重要な判断材料になります。
必要に応じてMRI検査を行い、軟骨や半月板、靱帯の状態を詳しく評価することもあります。診断では「どの程度進行しているか」だけでなく、「現在の症状がどこから来ているか」を整理することも行い、今後どのように進行するかや、治療方針を相談していきます。
変形性膝関節症の治療の基本的な考え方
治療は、症状の程度や生活背景を踏まえて段階的に考えられます。
初期から中期では、保存的治療(手術をしない)が中心となります。痛みの緩和を目的とした薬物療法、関節への負担を減らすための装具、筋力を保つための運動療法などが組み合わされます。
痛みが強い場合には、関節内注射が選択されることもあります。進行した状態では、保存的治療で十分な改善が得られないこともあり、手術治療が検討されるケースもありますが、すべての人が手術を必要とするわけではありません。
日常生活でしてはいけないことと注意点
変形性膝関節症では、膝に過度な負担をかけ続けることが症状悪化につながります。強い痛みがある状態で無理に運動を続けたり、体重管理をせずに負荷をかけ続けたりすると、関節の炎症が長引くことがあります。
また、痛みを恐れて全く動かさない状態が続くと、筋力低下によってかえって膝への負担が増えることもあります。膝にとって良い動きと避けたい動きを理解し、バランスの取れた生活を意識することが大切です。
変形性膝関節症との向き合い方
変形性膝関節症は、完治を目指すというよりも、症状と上手に付き合いながら生活の質を保つことを目標にする病気です。痛みの出方や生活への影響は人それぞれであり、同じ診断名でも適切な対処は異なります。
膝の違和感や痛みが気になっている場合には、自分の膝で何が起きているのかを知ることが第一歩になります。情報を整理し、必要に応じて専門的な評価を受けることで、今後の生活に役立てることができます。
変形性膝関節症について患者さまからのよくある質問
変形性膝関節症は、軟骨のすり減りや関節の構造変化を伴うため、「完全に元の状態に戻す」という意味での治癒は難しい病気です。ただし、多くの方は手術を行わずに、痛みや生活への支障をコントロールしながら過ごすことが可能です。
体重管理、運動療法、薬物療法、装具の使用などを組み合わせることで、症状が落ち着き、日常生活に大きな支障が出ない状態を保てるケースも少なくありません。手術は、保存的な治療で十分な改善が得られない場合の選択肢の一つと考えられます。
靴は膝への負担に影響する要素の一つです。クッション性が極端に低い靴や、かかとが高すぎる靴、足に合っていない靴は、歩行時の衝撃やバランスに影響し、膝への負担が増えることがあります。
一方で、「特定の靴を履けば治る」というものではありません。足の形や歩き方、膝の状態によって適した靴は異なるため、必要に応じて医師や専門家に相談しながら選ぶことが大切です。
膝の痛み止めとしてのヒアルロン酸注射は、関節内の潤滑性を改善し、炎症を抑えることで痛みの軽減を目的とした治療です。効果の現れ方には個人差があり、数回の注射で痛みが和らぐ方もいれば、あまり変化を感じない方もいます。
一般的には、初期から中期の変形性膝関節症で効果を感じやすい傾向がありますが、進行度が高い場合には十分な効果が得られないこともあります。あくまで症状を和らげる治療であり、軟骨を再生させるものではない点は理解しておく必要があります。
変形性膝関節症は中高年以降に多い病気ですが、若い年代でも起こることがあります。過去のスポーツによる膝のケガ、半月板や靭帯の損傷、膝の使いすぎ、骨の位置の異常などが背景となることがあります。靭帯が緩んでいる中で過度な運動をすれば、膝関節がぐらぐらして軟骨がすり減りやすくなります。
若年層の場合、画像上の変形が軽度であっても、痛みや違和感が強く出ることもあり、年齢だけで判断せず、症状が続く場合には評価が必要です。
サポーターは、膝の安定性を補助したり、動作時の不安感を軽減したりする目的で用いられます。適切に使用すれば、痛みの軽減や動作のしやすさにつながることがあります。
医療機関では、症状や進行度に応じて医療用サポーターを処方できる場合があります。ただし、すべての方に必須というわけではなく、使い方や装着時間によっては筋力低下を招くこともあるため、医師の指示に基づいて使用することが重要です。
O脚やX脚は、膝関節にかかる力のバランスに影響します。
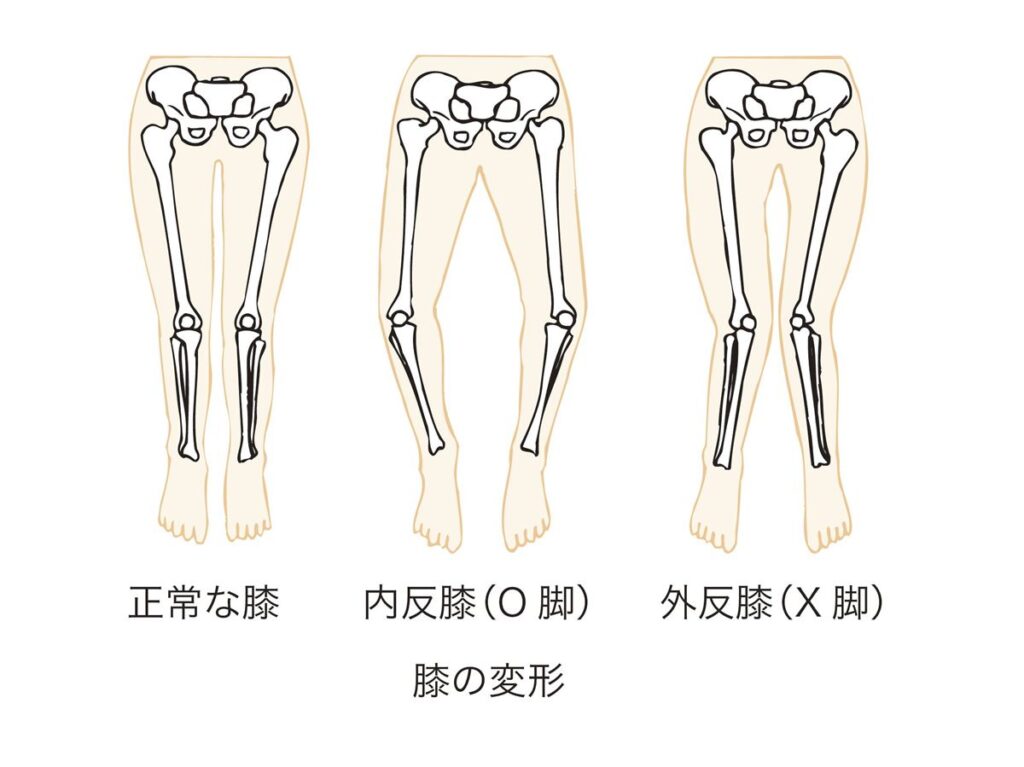
特にO脚では膝の内側に負担が集中しやすく、内側型の変形性膝関節症と関連することが多く見られます。
ただし、O脚やX脚があるから必ず変形性膝関節症になるわけではありませんし、逆に脚の形に大きな異常がなくても発症することもあります。脚のアライメントは、発症や進行に関わる要因の一つと考えられています。
EMSは、電気刺激によって筋肉を収縮させることで、筋力低下の予防や補助を目的とした機器です。膝周囲の筋力が弱っている場合、筋力補助として一定の効果が期待されることはあります。
ただし、EMSだけで変形性膝関節症そのものが改善するわけではありません。運動療法の代わりになるものではなく、あくまで補助的な手段として位置づけられます。使用を検討する場合には、膝の状態に合っているかどうかを含めて医師に相談することが望ましいでしょう。
変形性膝関節症についてのよくある誤解
変形性膝関節症は情報量が多く、インターネットや周囲の体験談から、いろいろなイメージを持たれやすい病気です。その中には、必ずしも正確とは言えない理解も含まれています。
よくある誤解の一つが、「変形性膝関節症と診断されたら、いずれ必ず手術になる」という考え方です。実際には、手術が必要になるのは一部のケースであり、多くの方は保存的な治療や生活の工夫によって、症状をコントロールしながら日常生活を送っています。診断イコール手術というわけではありません。
また、「軟骨がすり減っているから、もう何をしても良くならない」と考えてしまう方も少なくありません。確かに軟骨そのものを元に戻すことは簡単ではありませんが、痛みの感じ方や生活への影響は、筋力や体重、動き方によって大きく変わります。変形があっても症状が軽い方がいる一方で、軽度の変形でも痛みが強い方がいることも事実です。
「ヒアルロン酸注射をすれば治る」「サポーターをつけていれば安心」といった理解も、少し注意が必要です。これらは症状を和らげるための手段の一つであり、万能な治療ではありません。効果の感じ方には個人差があり、状態に合った使い方が重要になります。
さらに、「膝が痛いから動かさない方がいい」と考え、極端に活動量を減らしてしまうことも誤解の一つです。必要以上に動かさないことで筋力が低下し、かえって膝への負担が増えることもあります。無理のない範囲で体を動かすことは、治療の一部としても大切なことです。
変形性膝関節症は、「これさえすれば大丈夫」という単純な病気ではありません。自分の膝の状態を理解し、その時点に合った対応を選ぶことが、長く付き合っていくうえで大切になります。
まとめ
変形性膝関節症は、加齢や生活習慣など複数の要因が重なって起こる関節の変化です。症状の出方や進行の仕方には個人差があり、早い段階で適切に対処することで、日常生活への影響を抑えられることもあります。
膝の痛みや違和感は、体からのサインでもあります。正しく理解し、無理のない形で膝と向き合うことが、長く自分の足で生活を続けるための大切なポイントになります。
志木新成メディカルクリニックは、整形外科の診療をしております。膝や足の痛みや違和感、その他も体の骨や筋肉、姿勢、痛みやしびれのことなどで心配なことがございましたら、当院の医師にご相談ください。
志木新成メディカルクリニックは、
朝霞市にあり、東武東上線「志木駅」から徒歩4分、駐車場も完備。
朝霞市・新座市・志木市などの近隣からだけでなく、電車でも車でも通いやすいクリニックです。